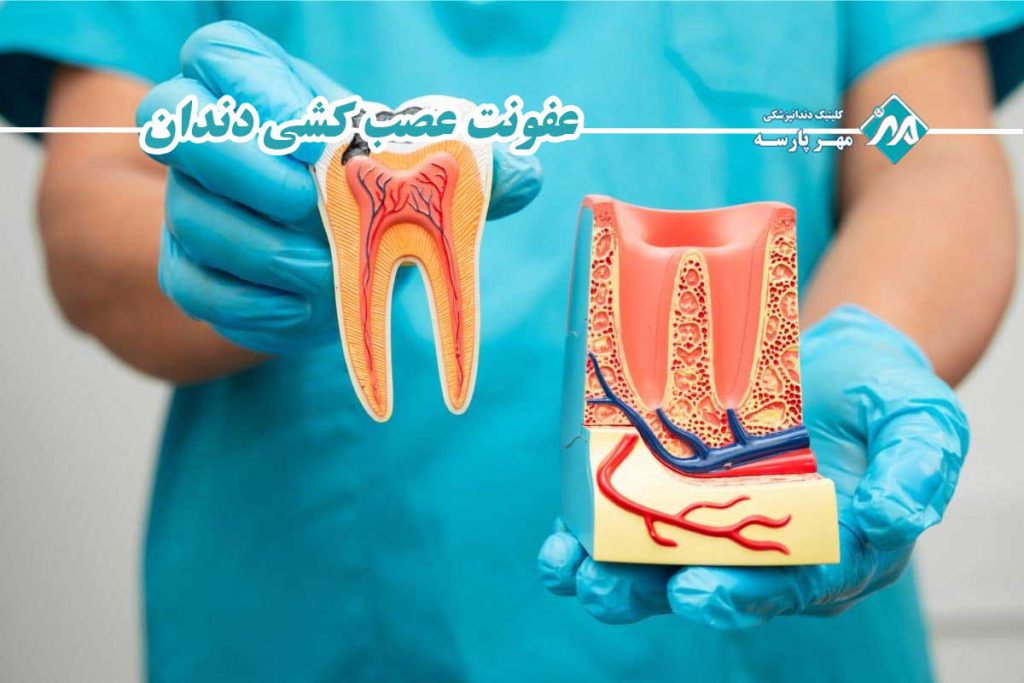
عصبکشی دندان یا درمان ریشه (Root Canal Treatment – RCT) یکی از رایجترین و موفقترین روشهای دندانپزشکی برای حفظ دندانهای آسیبدیده یا عفونی است. در این فرآیند، بافت پالپ عفونی یا ملتهب از داخل دندان خارج میشود، کانالهای ریشه بهطور کامل تمیز و ضدعفونی میگردند. با این حال، در برخی موارد ممکن است عفونت عصب کشی دندان بهصورت ثانویه یا باقیمانده بروز کند که نیازمند بررسی و درمان مجدد است.
نرخ موفقیت این درمان در شرایط استاندارد و با اجرای صحیح بیش از ۹۰ تا ۹۵ درصد گزارش شده است. با این حال، در حدود ۵ تا ۱۰ درصد موارد، عفونت ثانویه یا باقیمانده ایجاد میشود که به آن «عفونت دندان عصبکشی شده» یا همان عفونت عصب کشی دندان اطلاق میگردد.
این عفونت میتواند در بازه زمانی کوتاه (چند روز تا چند هفته)، میانمدت (چند ماه) یا حتی طولانیمدت (چند سال پس از درمان اولیه) ظاهر شود. عدم توجه و درمان بهموقع آن میتواند به تشکیل آبسه پریآپیکال، تحلیل استخوان فک، درد شدید و مزمن، تورم گسترده صورت، گسترش عفونت به نواحی مجاور (مانند سینوسها یا فضاهای گردنی) یا نهایتاً از دست رفتن دندان منجر شود.
عفونت ثانویه اغلب نتیجه ترکیبی از عوامل فنی درمان، ویژگیهای آناتومیک پیچیده ریشه دندان، نشت مواد ترمیمی یا عدم رعایت بهداشت و مراقبتهای پس از درمان است.
در این مقاله جامع و رسمی، بر اساس منابع معتبر دندانپزشکی داخلی و بینالمللی، به بررسی دقیق علل ایجاد، علائم بالینی، روشهای تشخیص، گزینههای درمانی، مراقبتهای پس از درمان، راهکارهای پیشگیری و عوارض احتمالی عفونت عصب کشی دندان پرداخته میشود تا بیماران بتوانند علائم را بهموقع شناسایی کنند و بهترین تصمیم را برای حفظ سلامت دهان و دندان خود بگیرند.
علل ایجاد عفونت پس از عصبکشی دندان
عفونت دندان عصبکشی شده معمولاً نتیجه ترکیبی از عوامل فنی، آناتومیک و بیولوژیک است که در زمان درمان اولیه یا دوره پس از درمان رخ میدهد. شایعترین علت، باقیماندن باکتریها در کانالهای فرعی، کانالهای اضافی (که در دندانهای مولر و پرمولر بسیار رایج است)، انحناهای شدید ریشه یا بخشهای apical است که بهطور کامل تمیز، شکلدهی و ضدعفونی نشدهاند.
پر کردن ناقص یا نامناسب کانال ریشه نیز نقش کلیدی دارد؛ وجود فضاهای خالی (voids)، بیشازحد طولانی یا کوتاه بودن ماده پرکننده (over-extension یا under-extension) و عدم مهر و موم کامل، راه را برای رشد مجدد باکتریها باز میکند. ترکهای میکروسکوپی یا شکستگیهای ریشه که اغلب در معاینه اولیه تشخیص داده نمیشوند، بهعنوان مسیر نفوذ مستقیم بزاق و میکروارگانیسمها عمل میکنند.
نشت مواد ترمیمی موقت یا دائمی (مانند آمالگام، کامپوزیت یا روکش) پس از درمان، بهویژه اگر روکش دائمی با تأخیر طولانی قرار گیرد، اجازه ورود بزاق و باکتریها را میدهد و فشار جویدن را مستقیماً به ریشه منتقل میکند که این امر عفونت را تشدید مینماید. ایجاد پوسیدگی ثانویه یا ترمیم نامناسب در سطح تاج دندان پس از عصبکشی نیز عامل مهمی است.
علاوه بر این، ضعف سیستم ایمنی بدن به دلیل بیماریهای زمینهای مانند دیابت کنترلنشده، مصرف طولانیمدت کورتیکواستروئیدها، شیمیدرمانی، HIV یا سایر اختلالات ایمنی، توانایی بدن برای مقابله با باکتریهای باقیمانده را کاهش میدهد و احتمال بروز عفونت را افزایش میبخشد.
عود عفونت مزمن قبلی که بهطور کامل ریشهکن نشده و در شرایط مناسب (مانند ضربه، کاهش ایمنی یا فشار مکانیکی) دوباره فعال میگردد، از دیگر علل شایع به شمار میرود. باکتریهایی مانند Enterococcus faecalis اغلب در عفونتهای مقاوم پس از درمان ریشه شناسایی میشوند؛ این باکتری به دلیل مقاومت طبیعی بالا به برخی مواد ضدعفونیکننده (مانند هیپوکلریت سدیم در غلظتهای پایین) و توانایی تشکیل بیوفیلم، درمان عفونت ثانویه را بسیار چالشبرانگیز میکند.
در مجموع، پیشگیری از عفونت ثانویه به اجرای دقیق تکنیکهای درمانی، انتخاب مواد باکیفیت، قرار دادن بهموقع روکش دائمی و کنترل عوامل سیستمیک بیمار وابسته است.
- باقیماندن باکتریها در کانالهای فرعی، اضافی، انحناهای شدید یا بخش apical تمیز نشده رخ میدهد.
- پر کردن ناقص کانال فضاهای خالی (voids)، over-extension یا under-extension ایجاد میکند.
- ترکهای میکروسکوپی یا شکستگی ریشه مسیر نفوذ باکتری میشود.
- نشت مواد ترمیمی موقت یا دائمی ورود بزاق و باکتری را ممکن میسازد.
- پوسیدگی ثانویه یا ترمیم نامناسب تاج دندان عفونت را تسهیل میکند.
- تأخیر در قرار دادن روکش دائمی فشار جویدن را به ریشه منتقل میکند.
- ضعف سیستم ایمنی (دیابت، کورتون طولانی، شیمیدرمانی، HIV) مقابله با باکتری را سخت میکند.
- عود عفونت مزمن قبلی در شرایط مناسب دوباره فعال میشود.
- باکتری Enterococcus faecalis مقاومت بالا به ضدعفونیکننده نشان میدهد و بیوفیلم تشکیل میکند.
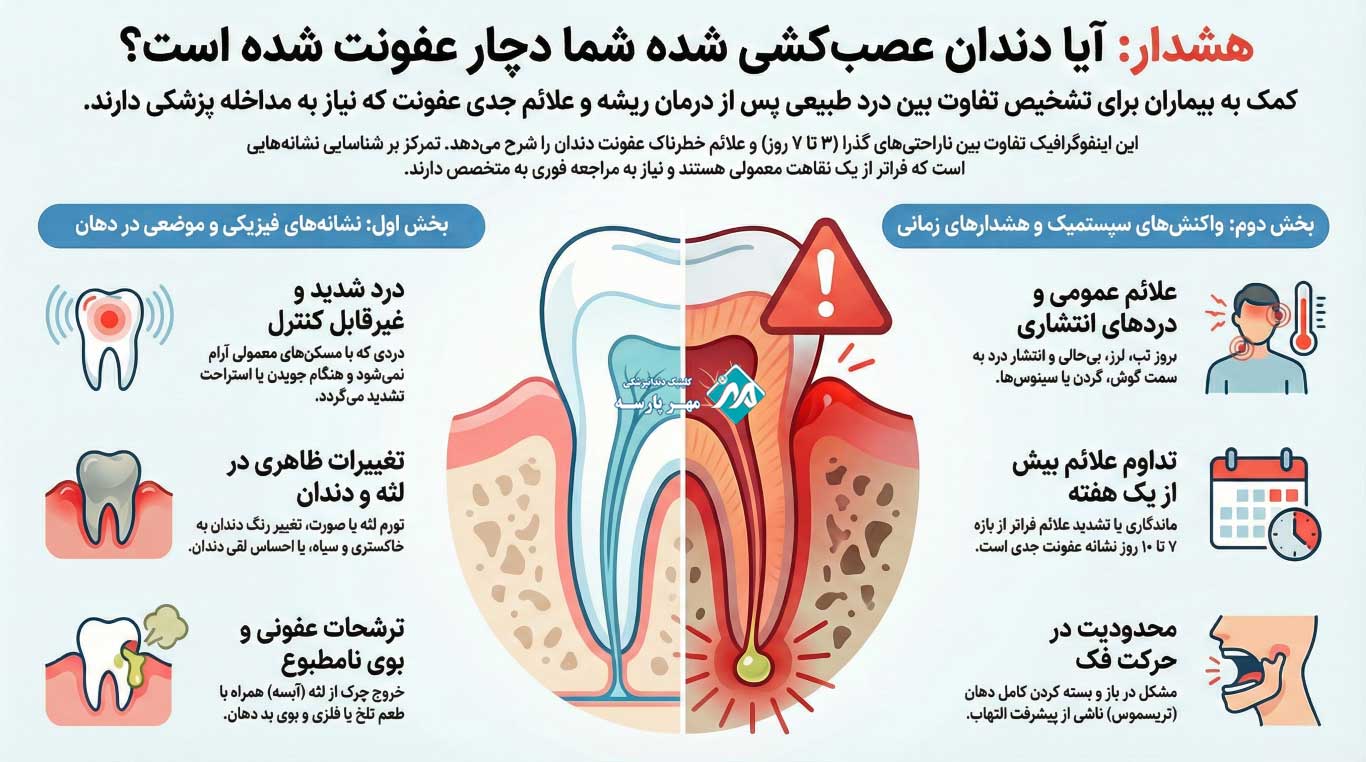
علائم بالینی عفونت دندان عصبکشی شده
علائم عفونت با ناراحتی طبیعی پس از درمان (که معمولاً خفیف، گذرا و در ۳ تا ۷ روز کاهش مییابد) کاملاً متفاوت است و شامل موارد زیر میشود:
- درد شدید، ضرباندار یا مداوم که با جویدن، فشار، لمس یا حتی در حالت استراحت افزایش مییابد و اغلب با مسکنهای معمولی کنترل نمیشود.
- حساسیت طولانیمدت و شدید به محرکهای سرد و گرم که پس از حذف محرک همچنان ادامه دارد و به درد تبدیل میشود.
- تورم قابلتوجه لثه، گونه، صورت یا ناحیه زیر چشم که با قرمزی، گرمی موضعی و گاهی محدودیت حرکت فک همراه است.
- خروج چرک از لثه نزدیک دندان (به شکل آبسه یا فیستول)، طعم فلزی یا تلخ مداوم و بوی نامطبوع دهان علیرغم بهداشت مناسب.
- تب، لرز، ضعف عمومی، خستگی شدید یا احساس ناخوشی سیستمیک که نشاندهنده گسترش عفونت است.
- تغییر رنگ دندان به خاکستری تیره، سیاه یا زرد کدر.
- لقی دندان، احساس جابهجایی یا مشکل در بستن دهان (تریسموس).
- درد تیرکشنده به سمت گوش، فک، گردن، سینوسها یا ناحیه سر که ممکن است با سردرد یا درد سینوسی اشتباه گرفته شود.
هر یک از این علائم، بهویژه اگر بیش از ۷ تا ۱۰ روز ادامه یابد یا شدت یابد، نیازمند ارزیابی فوری توسط متخصص است.
روشهای تشخیص عفونت پس از عصبکشی
تشخیص دقیق و بهموقع عفونت دندان عصبکشی شده تنها توسط متخصص درمان ریشه (اندودانتیست) امکانپذیر است و ترکیبی از معاینه بالینی، تصویربرداری و در موارد لازم آزمایشهای تکمیلی را شامل میشود.
ابتدا معاینه بالینی دقیق انجام میگیرد که شامل تست ضربه (percussion test) برای بررسی حساسیت به فشار، تست سرما و گرما برای ارزیابی واکنش پالپ باقیمانده یا بافت اطراف، مشاهده تورم لثه یا صورت، تغییر رنگ دندان، لقی احتمالی دندان و جستجوی فیستول (مسیر خروج چرک) یا ترشح چرکی است.
رادیوگرافی پریاپیکال بهعنوان ابزار اصلی تشخیصی استفاده میشود و میتواند وجود آبسه پریآپیکال (به شکل ناحیه radiolucent در اطراف apex ریشه)، تحلیل استخوان اطراف ریشه، پر کردن ناقص یا بیشازحد کانال (overfill/underfill)، نشت مواد ترمیمی یا ترک ریشه را آشکار سازد.
در موارد پیچیدهتر یا وقتی رادیوگرافی دوبعدی کافی نباشد، تصویربرداری CBCT (Cone Beam Computed Tomography) سهبعدی به کار گرفته میشود که دید کامل و سهبعدی از ساختار ریشه، کانالهای اضافی یا فرعی، ترکهای عمقی، گسترش عفونت به استخوان فک، سینوس ماگزیلاری یا فضاهای مجاور را فراهم میکند و برای برنامهریزی جراحی آپیککتومی یا درمان مجدد بسیار ارزشمند است.
در شرایطی که عفونت مقاوم یا سیستمیک به نظر برسد، آسپیراسیون چرک از آبسه یا فیستول انجام میگیرد تا نمونه برای کشت میکروبیولوژیک و تعیین نوع باکتری (مانند Enterococcus faecalis) و تست حساسیت آنتیبیوتیکی ارسال شود. تشخیص زودهنگام و دقیق نه تنها درد و تورم را سریعتر کنترل میکند، بلکه شانس موفقیت درمان مجدد را به بیش از ۸۵–۹۰ درصد میرساند و اغلب دندان را از کشیدن نجات میدهد.
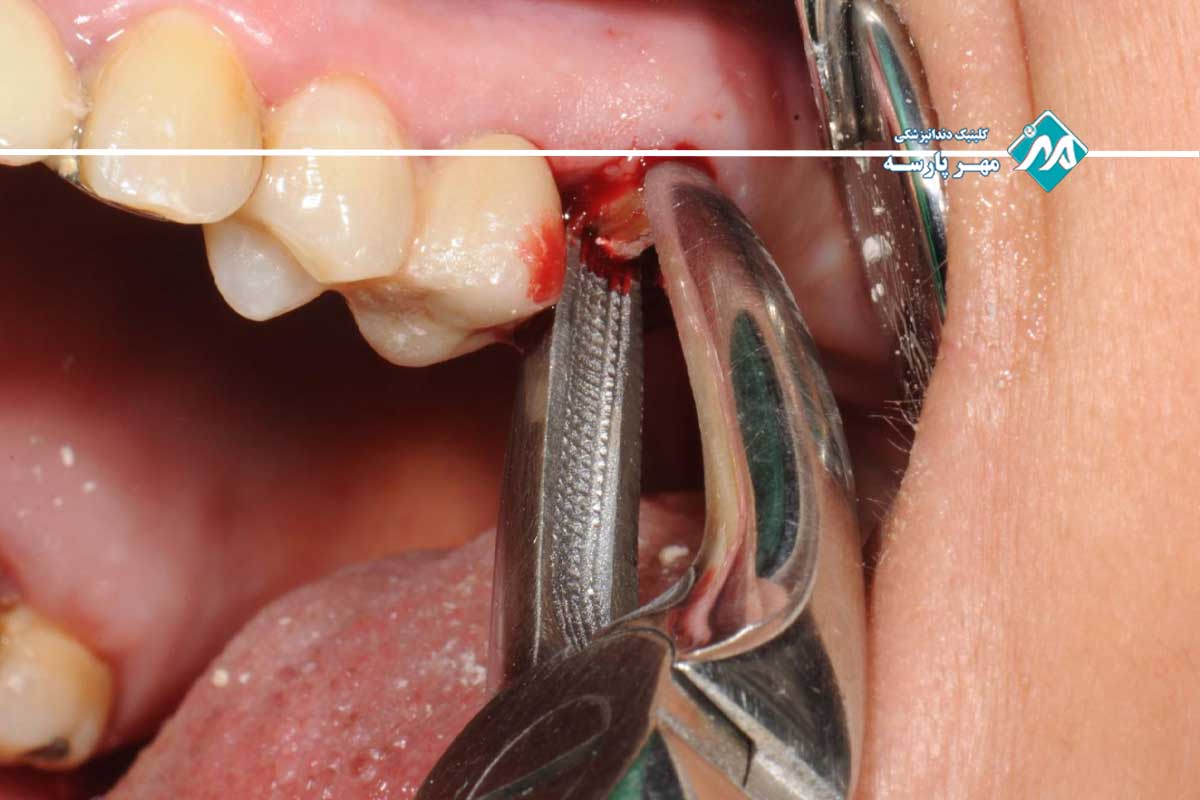
گزینههای درمانی عفونت دندان عصبکشی شده
درمان بر اساس شدت، گستردگی عفونت و وضعیت کلی دندان انتخاب میشود:
درمان دارویی اولیه با تجویز آنتیبیوتیک خوراکی (مانند آموکسیسیلین-کلاوولانیک اسید، مترونیدازول یا کلیندامایسین برای پوشش باکتریهای بیهوازی) همراه با مسکنهای ضدالتهاب قوی (ایبوپروفن ۶۰۰–۸۰۰ میلیگرم هر ۶–۸ ساعت) و شستشوی مکرر با آبنمک ولرم برای کاهش التهاب و خروج چرک.
عصبکشی مجدد (Non-surgical Retreatment) روش اصلی و ترجیحی است؛ مواد پرکننده قدیمی خارج میشوند، کانالها با فایلهای روتاری نیکل-تیتانیوم و محلولهای ضدعفونیکننده قوی (هیپوکلریت سدیم ۵.۲۵%، EDTA و کلرهگزیدین) تمیز و شکلدهی میگردند و مجدداً پر میشوند. موفقیت این روش ۸۰ تا ۹۰ درصد گزارش شده است.
جراحی آپیککتومی (Endodontic Microsurgery) در مواردی که دسترسی از داخل دندان ممکن نیست یا عفونت مقاوم است؛ نوک ریشه عفونی (۳–۴ میلیمتر) برداشته میشود، کانال از انتها مهر و موم میگردد (با مواد MTA یا بیوسرامیک) و گاهی مواد بازسازیکننده استخوان اضافه میشود.
کشیدن دندان تنها در مواردی که دندان غیرقابل نجات است (شکستگی گسترده ریشه، تحلیل شدید استخوان، عفونت مقاوم یا آسیب شدید به بافتهای اطراف) انجام میشود و سپس جایگزینی با ایمپلنت، بریج ثابت یا پروتز متحرک پیشنهاد میگردد.
تخلیه آبسه با برش لثه و قرار دادن درن موقت برای خروج چرک و کاهش فشار.

راههای پیشگیری از عفونت پس از عصبکشی
مراقبتهای پس از عصبکشی مجدد یا جراحی آپیککتومی نقش حیاتی در تسریع بهبودی، کاهش خطر عفونت ثانویه، جلوگیری از عوارض و افزایش موفقیت درمان دارد و باید دقیقاً رعایت شود. رژیم غذایی نرم، خنک و غیرتحریککننده (مانند سوپ ولرم، ماست، پوره، اسموتی، تخممرغ آبپز نرم) حداقل به مدت ۴۸ تا ۷۲ ساعت اول پس از درمان رعایت میشود تا فشار مکانیکی به محل جراحی یا دندان کاهش یابد و التهاب کنترل گردد.
مصرف سیگار، الکل، غذاهای داغ، تند، اسیدی، ترد یا چسبنده کاملاً ممنوع است، زیرا سیگار اکسیژنرسانی بافت را مختل میکند، الکل خونریزی را افزایش میدهد و غذاهای تحریککننده التهاب و درد را تشدید مینمایند؛ جویدن سخت نیز باید در سمت درمانشده اجتناب شود و غذاها از سمت مقابل دهان مصرف گردند.
شستشوی منظم دهان با دهانشویه تجویزی (معمولاً کلرهگزیدین ۰.۱۲%) دو تا سه بار در روز یا آبنمک ولرم (یک قاشق چایخوری نمک در یک لیوان آب جوشیده ولرم) هر ۴–۶ ساعت انجام میگیرد تا محیط دهان ضدعفونی شود، پلاک باکتریایی کاهش یابد و به خروج احتمالی چرک کمک کند. آنتیبیوتیک و مسکنهای تجویزی (مانند ایبوپروفن یا استامینوفن) دقیقاً طبق دستور پزشک مصرف میشوند؛ دوره کامل آنتیبیوتیک حتی در صورت بهبود علائم باید تکمیل گردد تا باکتریهای مقاوم از بین بروند. محل جراحی یا دندان تحت هیچ شرایطی دستکاری، فشار داده، با زبان لمس یا با انگشت بررسی نمیشود تا زخم باز نشود و عفونت ثانویه ایجاد نگردد.
ویزیت پیگیری در هفته اول برای ارزیابی بهبودی، بررسی تورم، برداشتن بخیه (در صورت وجود) و کنترل درد انجام میشود و سپس چکاپهای دورهای هر ۳ تا ۶ ماه همراه با عکسبرداری رادیوگرافی برای اطمینان از ترمیم کامل استخوان اطراف ریشه ادامه مییابد.
رعایت کامل این مراقبتها نه تنها درد و تورم را به حداقل میرساند، بلکه شانس موفقیت بلندمدت درمان را به بیش از ۹۰ درصد میرساند و از عود عفونت پیشگیری میکند.
دعوت به اقدام: دندان خود را به کلینیک مهرپارسه بسپارید
اگر پس از عصبکشی دندان با درد مداوم، تورم، حساسیت طولانیمدت به سرد و گرم، خروج چرک، بوی نامطبوع یا تغییر رنگ دندان مواجه شدید، فوراً به دندانپزشک مراجعه کنید. عفونت درماننشده میتواند به سرعت گسترش یابد و منجر به از دست رفتن دندان شود.
کلینیک دندانپزشکی مهرپارسه با تیم متخصص درمان ریشه، تجهیزات پیشرفته و روشهای نوین مانند لیزر درمانی و تصویربرداری CBCT آماده است تا عفونت را با بالاترین موفقیت درمان کند. برای مشاوره رایگان و رزرو نوبت، با ما تماس بگیرید یا به وبسایت مراجعه کنید.
رزرو نوبت آنلاین
برای دریافت نوبت کافی است شماره موبایل خود را ثبت کنید، همکاران ما در اسرع وقت با شما ارتباط خواهند گرفت.
نتیجهگیری
عفونت دندان عصبکشی شده عارضهای نسبتاً نادر اما جدی و قابل پیشگیری است. تشخیص زودهنگام علائم و مراجعه فوری به متخصص درمان ریشه اغلب دندان را نجات میدهد و نیاز به کشیدن را از بین میبرد. موفقیت نهایی درمان به انتخاب پزشک متخصص، اجرای دقیق تکنیکهای درمانی، رعایت کامل مراقبتهای پس از درمان و پیگیری منظم وابسته است. با آگاهی از علائم هشداردهنده و اقدامات پیشگیرانه، میتوان خطر بروز این مشکل را به حداقل رساند و سلامت طولانیمدت دندانها را تضمین کرد.
سوالات متداول عفونت عصب کشی دندان
احتمال بروز عفونت پس از عصبکشی چقدر است؟
نرخ موفقیت درمان ریشه بیش از ۹۰ تا ۹۵ درصد است؛ با این حال، در حدود ۵ تا ۱۰ درصد موارد ممکن است عفونت ثانویه ایجاد شود.
علائم عفونت دندان عصبکشی شده چیست؟
درد شدید و ضرباندار، تورم لثه یا صورت، خروج چرک، بوی بد دهان، تب، تغییر رنگ دندان، لقی دندان و درد منتشرشونده به گوش یا سینوسها از مهمترین علائم هستند.
درد طبیعی بعد از عصبکشی با عفونت چه تفاوتی دارد؟
درد طبیعی معمولاً خفیف است و طی ۳ تا ۷ روز کاهش مییابد؛ اما درد ناشی از عفونت شدید، مداوم، ضرباندار و اغلب همراه با تورم یا چرک است و بهبود پیدا نمیکند.
چه عواملی باعث عفونت مجدد دندان عصبکشی شده میشود؟
باقیماندن باکتریها در کانالهای فرعی، پرکردن ناقص ریشه، ترکهای میکروسکوپی، نشت مواد ترمیمی، پوسیدگی ثانویه، تأخیر در گذاشتن روکش و ضعف سیستم ایمنی از مهمترین علل هستند.
آیا عفونت ممکن است سالها بعد از عصبکشی ظاهر شود؟
بله. عفونت میتواند در کوتاهمدت، چند ماه بعد یا حتی چند سال پس از درمان اولیه بروز کند.
آیا عفونت بعد از عصبکشی بدون درمان برطرف میشود؟
خیر. عفونت درماننشده ممکن است به آبسه، تحلیل استخوان فک و حتی از دست رفتن دندان منجر شود و نیاز به درمان تخصصی دارد.
چه افرادی بیشتر در معرض عفونت پس از عصبکشی هستند؟
افرادی با سیستم ایمنی ضعیف مانند بیماران مبتلا به دیابت کنترلنشده، افرادی که تحت شیمیدرمانی هستند یا مصرف طولانیمدت کورتون دارند، بیشتر در معرض خطر هستند.